Sifat-Sifat Listrik Sel Jantung :
→ Sel - sel otot
jantung mempunyaisusunan ion yang berbeda antara ruang dalam sel
(
ekstraseluler). Dari ion-ion ini, yang terpenting ialah ion Na+ dan
ion K+. Kadar K+
intraselular
sekitar 30 kali lebih tinggi dalam ruang ekstraselular daripada dalam ruang
intraselular.
→ Membran sel
otot jantung ternyata lebih permeabel untuk ion K+ daripada untuk
ion Na+. Dalam keadaan istirahat, karena perbedaan kadar ion-ion,
potensial membran bagian dalam dan bagian luar tidak sama. Membran sel otot
jantung saat istirahat berada pada keadaan Polarisasi, dengan bagian luar
berpotensial positif dibandingkan bagian dalam. Selisih potensial ini
disebut potensial membran, yang dalam keadaan istirahat berkisar 90 mV.
Bila membran otot jantung dirangsang, sifat permeabel membran sehingga ion Na+
masuk kedalam sel, yang menyebabkan
potensial
membran berubah dari -90 mV menjadi +20 mV ( potensial diukur intraseluler
terhadap ekstraseluler). Perubahan potensial membran karena stimulus ini disebut
depolarisasi. Setelah proses depolarisasi. Setelah proses depolarisasi selesai,
maka potensial membran kembali mencapai keadaan semula, yaitu proses Repolarisasi.
Potensial aksi
Bila kita
mengukur potensial listrik yang terjadi dalam sel otot jantung dibandikan dengan
potensial diluar sel, pada saat stimulus, maka perubahan potensial yang terjadi
sebagai fungsi dari waktu, disebut potensial aksi. Kurva potensial aksi menunjukan
karakteristik yang khas, yang dibagi menjadi 4 fase yaitu (Gambar 15.) :
· Fase 0 adalah :
Awal potensial aksi
yang berupa garis vertikal keatas yang yang merupakan lonjakan potensial
sehingga mencapai +20 mV. Lonjakan potensial dalam daerah intraseluler ini disebabkan karena masuknya ion Na+
dari luar kedalam sel.
· Fase 1 adalah :
Fase repolarisasi awal
yang pendek, dimana potensial kembali dari +20 mV mendekati 0 mV.
· Fase 2 adalah :
Fase datar dimana
potensial berkisar pada 0 mV. Dalam fase ini terjadi gerak masuk dari ion Ca2+
untuk mengimbangi gerak keluar dari ion K+.
· Fase 3 adalah :
Masa
repolarisasi cepat dimana potensial kembali secara tajam pada tingakt awal yaitu
fase 4.
Gambar 15. Aksipotensial
Sistem Konduksi Jantung
Sistem konduksi
jantung terdiri dari nodus Sini Atrial (SA), nodus Atrioventrikuler (AV),
berkas His dan serabut Purkinye (Gambar 16.).
· Nodus SA.
Nodus SA terletak pada
pertemuan antara vena kava superior dengan atrium kanan. Sel-sel dalam nodus SA
secara otomatis dan teratur mengeluarkan impuls dengan frekuensi 60 – 100
x/menit.
· Nodus AV.
Terletak di atas sinus koronarius pada dinding posterior
atrium kanan. Sel-sel dalam nodus AV mengeluarkan impuls lebih rendah dari
nodus SA yaitu 40 – 60 x/menit.
· Berkas His.
Nodus AV
kemudian menjadi Berkas His yang menembus jaringan pemisah miokardium atrium
dan miokardium ventrikel, selanjutnya berjalan pada septum ventrikel yang
kemudian bercabang dua menjadi berkas kanan (Right Bundle Branch = RBB) dan berkas kiri (Left Bundle Branch
= LBB). RBB dan LBB kemudian menuju endokardium ventrikel kanan dan
kiri, berkas tersebut
bercabang
menjadi serabut-serabut Purkinye.
1.
Serabut Purkinye.
Serabut Purkinye
mampu mengeluarkan impuls dengan frekuensi 20 -40 x/menit.
Gambar 16. Sistem Konduksi Jantung
Perlengkapan EKG
EKG yang
digunakan untuk latihan keterampilan adalah : Fx : 2111. Fukuda ME Japan
Ada
10 kabel dari EKG yang dihubungkan dengan pasien :
Empat macam
kabel menghubungkan antara alat EKG dengan keempat anggota gerak, yaitu :
- Warna merah untuk tangan kanan
- Warna kuning untuk tangan kiri
- Warna hitam
untuk kaki kanan
- Warna hijau untuk kaki kiri
Enam buah elektrode
untuk precordial, menghubungkan daerah
prekordial dengan alat EKG,
yaitu :
- Lead C1 warna
putih / merah di V1
- Lead C2 warna
putih / kuning di V2
- Lead C3 warna
putih / hijau di V3
- Lead C 4 warna
putih / coklat di V4
- Lead C 5 warna
putih / hitam di V5
- Lead C 6 warna
putih / ungu di V6
Elektrokardiogram (EKG)
EKG adalah suatu
grafik yang menggambarkan rekaman listrik jantung. Kegiatan listrik jantung
dalam tubuh dapat dicatat dan direkam melalui elektroda-elektroda yang dipasang
pada permukaan tubuh. Kelainan tata listrik jantung akan menimbulkan kelainan gambar
EKG. Sejak Einthoven pada tahun 1903
berhasil mencatat potensial listrik yang terjadi pada waktu jantung
berkontraksi, pemeriksaan EKG menjadi pemeriksaan diagnostik yang penting. Saat
ini pemeriksaan jantung tanpa pemeriksaan EKG dianggap kurang lengkap. Beberapa
kelainan jantung sering hanya diketahui
berdasarkan EKG saja. Tetapi sebaliknya juga, jangan memberikan penilaian yang
berlebihan pada hasil pemeriksaan EKG dan mengabaikan anamnesis dan pemeriksaan
fisik.
1. Sandapan – sandapan pada EKG.
Untuk memperoleh
rekaman EKG, pada tubuh dilekatkan
elektroda-elektroda yang dapat meneruskan potensial listrik dari tubuh ke
sebuah alat pencatat potensial yang disebut
elektrokardiograf. Pada rekaman EKG yang konvensional dipakai 10 buah elektroda,
yaitu 4 buah elektroda Extremitas dan 6 buah elektroda Prekordial.
Elektroda-elektroda ekstremitas masin-masing dilekatkan pada lengan kanan,
lengan kiri, tungkai kanan dan tungkai kiri. Elektroda tungkai kanan selalu
dihubungkan dengan bumi utnuk menjamin pontensial nol yang stabil (Gambar 17.
).
Lokasi penetapan
elektroda sangat penting diperhatikan, karena penetapan yang salah
akan
menghasilkan pencatatan yang berbeda.
Elektroda-elektroda
prekordial diberi nama V1-V6 dengan lokalisasi sebagai berikut :
(Gambar 18.) :
V1 : Garis Parasental kanan, pada interkostal IV
V2 : Garis pada Parasternal kiri, pada
Interkostal IV,
V3 : Titik tengah antara V2 dan V4
V4 : Garis Klavikula-tengah, pada interkostal V,
V5 : Garis aksila depan, sama tinggi dengan V4,
V6 : Garis aksila tengah , sama tinggi dengan V4
dan V5
Kadang-kadang
diperlukan elektroda-elektroda prekordial sebelah kanan, yang disebut
V3R, V4R, VSR
dan V6R yang letaknya berseberangan dengan V3,V4,V5 dan V6.
Gambar 17. Elektroda
ekstremitas
Gambar
18. Elektroda Prekordial
2. Sandapan-sandapan Ekstremitas
Dari elektroda -
elektroda ekstremitas didapatkan tiga sandapan, dengan rekaman potensial
bipolar, yaitu :
- Sandapan I = Merekam beda potensial antara
tangan kanan (RA) dengan tangan kiri (LA), Dimana tangan kanan bermuatan
negatif ( - ) dan tangan kiri bermuatan positif ( + ).
- Sandapan II = Merekam beda potensial antara
tangan kanan (RA) dengan Kaki kiri (
LF ) dimana
tangan bermuatan negatif ( - ) dan kaki
kiri bermuatan positif ( + ).
- Sandapan III = Merekam beda potensial antara
tagan kiri ( LA) dengan Kaki kiri ( LF ), dimana tangan kanan bermuatan negatif
( -
) dan tangan kiri bermuatan positif ( + ).
Ketiga sandapan
ini dapat digambarkan sebagai sebuah segita sama sisi, yang lazim disebut
segitiga
EINTHOVEN.
Untuk
mendapatkan sandapan unipolar, gabungan dari sandapan I,II,III disebut terminal
sentral dan anggap berpontensial nol. Bila potensial dari suatu elektroda dibandingakan
dengan terminal sentral , maka didapatkan potensial mutlak elektroda tersebut dan
sandapan yang diperoleh disebut sandapan unipolar.
Sandapan
Unipolar Ekstrimitas yaitu :
-
Sandapan aVR = Merekam potensial listrik
pada tangan kanan ( RA), dimana tangan kanan bermuatan positif ( +), tangan
kiri dan kaki kiri membentuk elektroda Indiferen ( potensial nol ).
-
Sandapan aVL = Merekam potensial listrik
pada tangan kiri (LA), dimana tangan kiri bermuatan positif ( + ) ,tangan kanan
dan kaki kiri membentuk elektroda Indiferen ( potensial nol ).
-
Sandapan aVF = Merekam potensial listrik
pada kaki kiri (LF), dimana kaki kiri bermuatan positif ( + ) ,tangan kanan dan
tangan kiri membentuk elektroda Indiferen ( potensial nol ).
Sandapan
Unipolar Prekordial yaitu :
Merekam besar
potensial listrik jantung dengan bantuan
elektroda yang ditempatkan dibeberapa tempat dinding dada. Elektroda Indiferen diperoleh
dengan menggabungkan ketiga elektroda ekstrimitas. Sesuai dengan nama
elektrodanya, sandapan-sandapan prekordial disebut V1, V2, V3, V4, V5 dan V6.
3. Kertas EKG.
Kertas EKG
merupakan kertas grafik yang terdiri dari garis horizontal dan vertical dengan
jarak 1 mm (sering disebut sebagai kotak kecil). Garis yang lebih tebal
terdapat pada setiap 5 mm (disebut kotak besar). Perhatikan Gambar 19.
- Garis horizontal menggambarkan waktu, dimana
1 mm = 0.04 detik, sedangkan 5 mm
= 0.20 detik.
- Garis vertical menggambarkan voltase, dimana
1 mm = 0,1 milliVolt, sedangkan
setiap 10 mm = 1 milliVolt.
Pada praktek
sehari-hari perekaman dibuat dengan kecepatan 25 mm/detik. Pada awal rekaman
kita harus membuat kalibrasi 1 milliVolt yaitu sebuah atau lebih yang
menimbulkan defleksi 10 mm. Pada keadaan tertentu kalibrasi dapat diperbesar
yang akan menimbulkan defleksi 20 mm atau diperkecil yang akan menimbulkan
defleksi 5 mm. Hal ini harus dicatat pada saat perekaman EKG sehingga tidak
menimbulkan interpretasi yang salah bagi pembacanya.
Garis rekaman
mendatar tanpa ada potensi listrik disebut garis iso-elektrik. Defleksi yang
arahnya keatas
disebut defleksi positif, yang kebawah disebut defleksi negatif.
Gambar 19. REKAMAN EKG NORMAL
4. Interpretasi EKG
Gambar 20. Rekaman EKG dalam 1
siklus
Kurva EKG
menggambarkan proses listrik yang terjadi pada atrium dan ventrikel.
Proses listrik
ini terdiri dari :
- Depolarisasi Atrium
- Repolarisasi Atrium
- Depolarisasi Ventrikel
- Repolarisasi Ventrikel
Sesuai dengan
proses listrik jantung, setiap hantaran pada EKG normal memperlihatkan 3 proses
listrik yaitu depolarisasi atrium, depolarisasi ventrikel dan repolarisasi
ventrikel. Repolarisasi atrium umumnya tidak terlihat pada EKG, karena
disamping intensitasnya kecil juga repolarisasi atrium waktunya bersamaan
dengan depolarisasi ventrikel yang
mempunyai intensitas yang jauh lebih besar.
EKG normal
terdiri dari gelombang P, Q, R, S dan T serta kadang terlihat gelombang U
(Gambar 20.).
Selain itu juga ada beberapa interval dan segmen EKG.
Gelombang
P
(Gambar 20 dan 21.)
Gelombang P
merupakan gambaran proses depolarisasi atrium dari pemacu jantung fisiologi
nodus SA atau dari atrium. Gelombang P bisa positif, negatif, atau bifasik,
atau bentuk lain yang khas.
Gelombang P yang
normal :
- Lebar kurang dari 0.12 detik
- Tinggi kurang dari 0.3 milliVolt
- Selalu positif di lead II
- Selalu negatif di aVR
Gambar 21. Variasi Gelombang P
Gelombang
QRS
( Gambar 20 ).
Merupakan
gambaran proses depolarisasi ventrikel, terdiri dari gelombang Q, gelombang R
dan gelombang S. Gelombang QRS yang normal :
-
Lebar 0.06 - 0.12 detik
-
Tinggi tergantung lead
Gelombang Q
adalah defleksi negatif pertama pada gelombang QRS. Gelombang Q yang
normal :
-
Lebar kurang dari 0.04 detik
-
Tinggi / dalamnya kurang dari 1/3 tinggi
R
Gelombang R
adalah defleksi positif pertama gelombang QRS. Gelombang R umumnya positif di
lead II, V5 dan V6. Di lead aVR , V1 dan V2 biasanya hanya kecil atau tidak ada
sama sekali.
Gelombang S
adalah defleksi negatif sesudah gelombang R. Di lead aVR dan V1 gelombang S
terlihat dalam dan di V2 ke V6 akan terlihat makin lama makin menghilang atau
berkurang dalamnya.
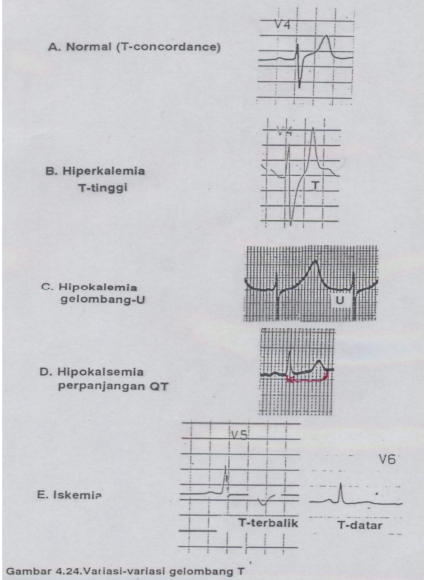
Gelombang
T (Gambar
20 dan 22).
Merupakan
gambaran proses repolarisasi ventrikel. Umumnya gelombang T positif di
lead I, II,
V3 –
V6 dan terbalik di aVR.
Gelombang
U
Adalah gelombang
yang timbul setelah gelombang T dan sebelum
gelombang P
berikutnya. Penyebab timbulnya gelombang U masih belum diketahui, namun
diduga akibat
repolarisasi lembat sistem konduksi interventrikel.
Gambar 22. Gelombang T, U
dan QT
Interval
PR.
Interval PR
diukur dari permulaan gelombang P sampai permulaan gelombang QRS.
Nilai normal
berkisar antara 0.12 – 0.20 detik. Ini merupakan waktu yang
dibutuhkan untuk
depolarisasi
atrium dan jalannya impuls melalui berkas His sampai permulaan depolarisasi ventrikel.
Segmen
ST
( Gambar 23 dan 24 ).
Segmen ST diukur
dari akhir gelombang S sampai awal gelombang T. Segmen ini normalnya isoelektris,
tetapi pada lead prekordial dapat bervariasi dari -0.05 sampai +2 mm.
Segmen ST yang
naik disebut ST elevasi dan yang turun disebut ST depresi.
Sistematika
Pemeriksaan EKG :
A. 1. Irama
2. Frekuensi Jantung
3. PR-Interval
4. Morfologi
a. Gelombang P
b. Komplex QRS
c. ST Segment
d. Gelombang T
e. QRS Interval
f. VAT
g. QT Ratio
B. Kesimpulan
EKG
5. Prosedur Kerja
A. Pemeriksaan
Fisik
Inspeksi.
1. Mulai dengan melihat vena-vena servikal.
a) Periksa tingkat distensi vena leher dan
fluktuasi tekanan vena.
b)
Atur posisi pasien pada tempat pemeriksaan dengan punggung lurus dan
kepala ditinggikan 30 derjat dari
garis horizontal.
c) Perhatikan puncak kolom darah berfluktuasi
selama siklus jantung.
2. Inspeksi Prekordium
a) Perhatikan kesimetrisan dada.
b) Tentukan lokasi apeks jantung.
Palpasi.
1. Palpasi denyut karotis untuk menilai ejeksi
ventrikel kiri.
2. Pusatkan perhatian pada ciri tiap denyut nadi.
3. Lakukan palpasi daerah prekordium, tentukan
lokasi apeks.
4. Letakkan bantalan dua atau tiga jari di atas
tempat denyut apeks perhatikan ketukan
dan tarikan yang cepat.
5. Periksa prekordium kanan untuk mencari
dekstrokardia.
6. Palpasi sendi klavikula dan suprasternal,
tiapsela iga parasternal, apeks dan mid aksilla.
Perkusi
1. Mulai pada tiap sela iga jauh ke lateral ke
arah aksila, perkusi ke arah sternum.
2. Tentukan batas jantung kiri, atas dan kanan.
3. Tentukan pinggang jantung.
Auskultasi
1.
Letakkan jari tangan pada karotis, identifikasi dan dengarkan bunyi
jantung pertama, kedua dan interval diantara bunyi jantung pertama dan kedua ( fase sistolik)
dan bunyi jantung kedua dan pertama (fase diastolik).
2. Auskultasi seluruh prekordium, empat daerah
penting mencerminkan bunyi dari empat katup.
B. Perekaman EKG
1. Siapkan 1 set EKG pada tempat yang sudah
ditentukan.
2. Pemeriksa berada sebelah kanan pasien.
3. Pasien tidur terlentang dalam keadaan rileks
dan dada terbuka.
4. Bersihkan tempat pemasangan elektroda dengan alcohol.
5. Oleskan jelly pada tempat pemasangan
elektroda.
6. Kecepatan perekaman 25mm/detik dengan
kalibrasi 1 cm = 1 mVol.
7. Perekaman dimulai secara manual dari lead I,
II, III, AVR, AVL, AVF dan V1 – V6.
8. Elektroda dilepas dari pasien dan
dibersihkan.
Sumber :
- ADAMS: Physical Diagnosis. Burnside-Mc.Glynn. 17th ed
- Buku: EKG dan Penanggulangan Beberapa Penyakit Jantung untuk Dokter Umum.
Penulis :
1. Dr. Syukri Karim (Bagian Kardiologi FKUI/RS.Jantung Harapan Kita) dan Dr. Peter
2. Kabo, (Bagian Farmakologi UNHAS RSU Wahidin Sudirohusodo).